Prothèse de genou
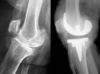
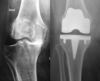
Prothèse totale de genou de première intention : c’est l’implantation d’une prothèse totale de genou sur une articulation vierge de toute chirurgie antérieure. Elle remplace la totalité du genou c’est-à-dire les surfaces articulaires situées entre le fémur et le tibia mais aussi entre le fémur et la rotule.
Ce que vous devez savoir avant d’être opéré
Comment préparer son opération ?
Il faut bien sûr s’informer des bénéfices fonctionnels procurés par cette opération qui sont très importants, vous restituant un genou normal dit « oublié» dans 45 à 50% des cas. Dans les cas restants vous sentirez que vous avez une prothèse dans certaines circonstances c’est-à-dire lors de certaines activités (montée et descentes des escaliers, course à pied) ou au changement de temps sous la forme d’une lourdeur ou d’une sensation de serrement. Mais ces symptômes éventuels sont modérés et ne nécessitent pas la prise de médications antalgiques à terme (médicaments contre la douleur). Il faut donc réfléchir en fonction de vos symptômes initiaux, qui doivent être suffisamment sévères (douleur, limitation de la marche) pour que vous ressentiez une amélioration à coup sûr.
N’attendez pas une amélioration des mobilités en flexion ou alors elle sera très modérée par rapport à votre flexion préopératoire. Cette opération a en effet surtout un effet sur les douleurs et non sur la mobilité.
C’est une intervention sérieuse qui comporte un certain nombre de risques qui ne doivent être pris que lorsque vous ne pouvez plus vivre normalement en raison de vos douleurs arthrosiques. Vous devez connaître les complications de cette opération avant de vous faire opérer pour plusieurs raisons : il ne s’agit pas de vous faire peur, ni pour votre chirurgien de se défausser d’une quelconque responsabilité (je vous avais prévenu etc…). Non. La connaissance des complications vous permet au contraire de mieux vous préparer en diminuant les facteurs de risque, de mieux les affronter si elles se produisent, de mieux vous organiser par la suite si vous avez pris les dispositions nécessaires pour prendre le temps de soigner ces complications (professionnelles, familiales) …
Diminuer les facteurs de risque avant l’opération est important :
1° si vous avez un surpoids, il faut envisager de le réduire en prenant les conseils d’un médecin spécialiste ou d’un diététicien. La plupart du temps, on ne peut pas y arriver seul
2° les foyers infectieux dentaires doivent être éradiqués et vous devez vous présenter avec une bonne hygiène bucco-dentaire. Cela peut paraître étonnant mais c’est statistiquement la première source d’infection prothétique. Une visite chez le dentiste est donc nécessaire. Si vous y allez régulièrement, cette visite se limitera la plupart du temps à un simple détartrage. Ces précautions doivent être poursuivies après l’opération de façon définitive avec une visite annuelle chez le dentiste
3° Les lésions cutanées (érysipèle, eczéma, ulcères variqueux) sur le même membre doivent être traitées et cicatrisées avant l’opération
4° le diabète qu’il soit insulino-dépendant ou non doit être équilibré avec des chiffres normalisés de glycémie. Voyez si nécessaire votre diabétologue
5° Chez les hommes, les troubles urinaires liés à la prostate doivent être traités médicalement ou chirurgicalement par un urologue. Si vous avez un adénome prostatique négligé, la miction peut se bloquer dans les suites de l’opération, conduisant à la mise en place prolongée d’une sonde urinaire
6° le tabagisme ou la consommation alcoolique doivent être impérativement stoppés 2 mois avant l’intervention. Dans le cas contraire, vous serez brutalement sevré par nécessité dans les suites opératoires, ce qui peut engendrer de graves complications remettant en jeu le résultat de l’opération.
Les risques liés à d’autres maladies que vous auriez contractées avant l’opération, notamment d’ordre cardio-vasculaire, et l’équilibration de vos traitements antérieurs seront discutés avec votre anesthésiste. Une visite avec lui est systématique et d’ailleurs obligatoire et sera programmée par le chirurgien lorsque l’indication opératoire aura été retenue et une date d’intervention fixée avec vous. Vous pourrez également le questionner sur le type d’anesthésie qu’il effectuera : anesthésie péridurale ou générale.
Votre chirurgien vous expliquera en quoi consistent ces complications et quel est leur traitement. Elles sont bien sûr dominées par l’infection, mais ce n’est pas la seule possible et le risque de ces complications peut être augmenté par votre état de santé préopératoire et par d’autres maladies associées.
La plupart de ces complications peuvent être traitées et guéries mais cela prend du temps. Des reinterventions voire un changement de prothèse peuvent être nécessaires. Il faut donc prévoir cette éventualité et éviter d’avoir des impératifs incontournables dans les suites immédiates d’une opération.
Combien de temps durera l’opération ?
L’opération dure une heure trente en moyenne. Il faut savoir que la durée de l’opération n’est pas un paramètre important et qu’elle peut durer deux heures et quart ou deux heures et demie si nécessaire. Cela n’a aucune influence sur le temps de récupération.
Est-ce que les suites sont très douloureuses ?
Une opération de cette importance est normalement suivie de douleurs. Tout est fait pour minimiser cette douleur et la rendre supportable. Avec les techniques actuelles, vous ne sentirez au réveil qu’une sorte d’endolorissement et de tiraillement, plutôt liés à l’incision cutanée qu’au travail fait en profondeur. L’anesthésiste adapte vos traitements antalgiques dans les suites immédiates de l’intervention. En général, le niveau de la douleur est modéré et très supportable. Une piqure de Morphine peut être nécessaire la première nuit. En tous cas, le niveau de la douleur décroît rapidement après l’opération et devient très supportable dans la journée du lendemain, permettant la mobilisation et le lever en appui complet. Par la suite, un traitement occasionnel (si nécessaire) par Paracétamol est suffisant pendant le premier mois.
Il est souhaitable de ne pas abuser de la morphine, car c’est un médicament qui est efficace mais qui produit beaucoup d’effets secondaires tels que dépression respiratoire, intolérance digestive ou rétention urinaire. De plus une accoutumance peut s’installer en cas d’usage prolongé.
Quand dois-je commencer à marcher ?
Le plus tôt sera le mieux pour éviter les complications thromboemboliques (obturation d’une veine appelée thrombophlébite avec sa complication redoutable qui est l’embolie pulmonaire, lorsqu’un fragment du caillot se détache et migre dans les poumons). La fixation de la prothèse est suffisamment solide pour permettre la reprise immédiate de l’appui et retrouver son autonomie. Certains patients se lèvent et commencent à marcher le jour de l’opération. Il faut être aidé par le kinésithérapeute ou le chirurgien de façon à effectuer ce premier lever progressivement. Lors du premier lever, il faut rester assis quelques minutes au bord du lit pour reprendre ses esprits avant de se mettre debout. L’utilisation de déambulateur ou de 2 cannes béquilles est nécessaire lors du premier lever. L’essentiel est de bien contrôler ses mouvements de façon à ne pas tomber. La jambe opérée peut vous sembler excessivement lourde et c’est normal. Il vous faut au départ une aide pour la mobiliser et vous mettre en position assise.
Faut-il faire de la rééducation ?
Oui, contrairement aux prothèse de hanche, la rééducation est nécessaire. Elle consiste surtout à marcher et à renforcer votre muscle quadriceps (en avant de la cuisse) pour être capable d’effectuer une extension active contre pesanteur. Il faut arriver très vite à soulever votre jambe du lit en maintenant le genou en extension (c’est ce qu’on appelle verrouiller le genou). Ce n’est pas facile au départ. Vous commencerez par contracter votre muscle quadriceps genou étendu comme si vous vouliez écraser un coussin placé sous votre genou. Il faut voir votre muscle bouger. Ces contractions sans mouvement s’appellent isométriques et doivent être renouveler 50 fois matin midi et soir. Vous pouvez faire ces contractions des 2 côtés, le côté non opéré entrainant le côté opéré de façon réflexe. Ensuite lorsque vous assis au bord du lit ou au fauteuil, le genou fléchi, essayez d’étendre votre genou en décollant le talon du sol.
Il faut aussi penser à relever votre pied genou étendu pour contracter les muscles de votre mollet et améliorer la circulation de votre sang veineux. Ces exercices sont parfois proposés en avion dans les vols long courrier. Bref vous l’avez compris, il ne faut pas rester inerte et effectuer ces contractions de façon répétées, un peu comme dans le « stretching », même si cela ne s’accompagne pas de mouvements de grande amplitude au départ.
Quand pourrai-je regagner mon domicile ?
Habituellement vous serez adressé à un centre de rééducation (un établissement avec des kinésithérapeutes plus nombreux et plus disponibles qu’à la clinique), ce qui vous permettra d’avoir des séances de rééducation deux fois par jour matin et après-midi, et de récupérer une autonomie de marche en une quinzaine de jours avec deux cannes béquilles. Pour la montée des escaliers, il faut bien une quinzaine de jours avant de monter quelques marches sans la rampe. Pour la descente des escaliers de façon symétrique, il faudra compter plus d’un mois.
Si votre immeuble est équipé d’un ascenseur, ou que votre appartement est situé au rez de chaussée ou au premier étage, vous pourrez regagner votre domicile au bout de 15 à 21 jours. Sinon il faudra compter un bon mois voire un mois et demi avant de retourner chez vous.
Serai-je transfusé ?
Dans la majorité des cas, une transfusion n’est pas nécessaire. Dans certains cas, il faut transfuser surtout si vous aviez une anémie préopératoire. En fait, l’anesthésiste que vous verrez avant l’’opération s’efforcera de corriger cette anémie. Mais cela peut ne pas suffire. Par ailleurs, si vous avez d’autres maladies d’ordre cardiovasculaire, aucune anémie postopératoire ne peut être tolérée et les indications de transfusions sont alors plus larges. La transfusion est indolore et elle aura surtout l’inconvénient de retarder votre sortie.
Que dois-je faire une fois rentré(e) à domicile ?
Si vous rentrez chez vous avant le premier mois postopératoire, il faudra contacter une infirmière libérale qui viendra à votre domicile une fois par jour pour faire une piqure sous-cutanée d’anticoagulants, à heures fixes, week-ends et jours fériés compris. Elle pourra vous aider à cette occasion à enfiler vos bas de contention, qu’il est souhaitable de garder un à 2 mois en fonction de votre état veineux.
Sinon, si vous rentrez après le premier mois en sortie de centre de rééducation, il y aura encore un peu de rééducation chez votre kinésithérapeute pour finir le travail effectué en centre. Il faudra surtout s’entrainer à monter et descendre les escaliers. Il faudra aussi vous astreindre à marcher au moins une demi-heure le matin et une demi-heure l’après-midi en allant à l’extérieur avec de bonnes baskets bien adhérentes. Bien entendu vous pouvez marcher plus si le cœur vous en dit. Vous constaterez rapidement que les cannes ne sont plus indispensables pour vous déplacer dans votre domicile. Vous pourrez les garder par sécurité à l’extérieur quelque temps. Mais on les abandonne en moyenne à la fin du premier mois.
Il est conseillé de ne pas conduire dans les 6 premières semaines et de ne pas prendre de voiture, ni de transports en commun (métro, bus).
Quel est le suivi médical ?
Une fois en centre, la plaie sera vérifiée une fois par semaine par l’infirmière qui vient vous faire votre piqure. Les fils se résorbent spontanément et il n’est donc pas nécessaire de les enlever. Vous pourrez rester en contact avec votre chirurgien par l’intermédiaire d’un numéro de téléphone portable. Il ne faut pas hésiter à l’appeler si vous constatez un écoulement au niveau de votre cicatrice et surtout ne pas prendre d’antibiotiques. Votre chirurgien vous convoquera alors à la clinique pour vérifier votre plaie.
Quand tout se passe bien, vous reverrez votre chirurgien à 6 semaines de l’opération pour un bilan clinique et radiographique. Il vous autorisera alors à reprendre la plupart de vos activités y compris la conduite de véhicule. Il est préférable que vous restiez relativement proche de votre chirurgien dans ces 6 premières semaines, ce qui facilitera un déplacement à la clinique en cas de besoin. A partir de la 6 ème semaine, vous pourrez partir en voyage, à la campagne, ou en vacances si vous le désirez.
Quelle est la durée de l’arrêt de travail pour les personnes en activité ?
Sauf nécessité professionnelle absolue, la durée de l’arrêt de travail est de 2 mois. Certains travailleurs non-salariés indépendants souhaitent reprendre leurs activités plus tôt. Il vaut mieux dans ce cas prévoir du travail sédentaire à domicile. A l’inverse certains travailleurs de force pourront demander un délai supplémentaire avant la reprise de leurs activités vers le troisième mois. Mais il est important de s’organiser avant l’intervention et de prendre ses dispositions largement. Les rendez-vous importants, les signatures de contrat, les voyages lointains ne doivent pas être programmés dans les suites d’une opération. Il sera toujours temps de les programmer et de les avancer si tout se passe bien.
Quel est le délai pour la reprise des activités sexuelles ?
Il faut raisonnablement attendre au moins 3 semaines, le temps de la cicatrisation.
Quel est le délai pour la reprise du sport ?
Cela dépend bien sûr du sport pratiqué. il faut être très progressif et ne pas espérer récupérer un niveau normal avant 6 mois à 1 an. Il faut être particulièrement prudent pour les sports à risque (en altitude) et récupérer la totalité de ses amplitudes articulaires et de sa force musculaire avant de se mettre en position exposée.
Comment sera mon genou à terme ?
Presque normal pour les activités courantes dans un grand nombre de cas. Très souvent vous pourrez oublier que vous avez une prothèse dans votre genou. Mais dans d’autres cas pas si rares, ce « presque » est à prendre en considération et des petites séquelles peuvent persister. C’est par exemple une sensation d’anesthésie de la berge latérale (en dehors) de la cicatrice, car des rameaux nerveux sensitifs sont nécessairement coupés lors de l’incision opératoire qui est verticale. Cette sensation d’anesthésie met très longtemps (plusieurs mois voire années) à s’atténuer.
Vous pourrez également trouver que votre genou reste augmenté de volume par rapport au genou controlatéral (s’il n’a pas été opéré en même temps ce qui peut se faire de temps en temps à certaines conditions). Cet œdème peut persister plus de 6 mois surtout si vous avez un mauvaise circulation veineuse (varices profondes) et pourra nécessiter le port de bas de contention pendant plusieurs mois.
Chez des personnes peu agiles ou en surpoids, il n’est pas rare qu’une appréhension à la descente des escaliers persiste également plusieurs mois avec des sensations douloureuses à la face antérieure du genou, nécessitant la tenue de la rampe.
La flexion de genou sera optimale seulement si elle l’était avant l’intervention. N’espérez pas ou peu de surcroît de flexion par rapport à votre situation préopératoire. Enfin la flexion maximale obtenue dans le meilleur des cas avec les prothèses totales avoisine 130° mais ne vous permet pas de vous asseoir sur vos talons par exemple.